Tubulus
Der Tubulus (lateinisch Tubulus ‚Röhrchen‘, Plural Tubuli, Adjektiv tubulär), anatomisch exakt: Nierentubulus, lateinisch Tubulus renalis, oder Nierenkanälchen, genannt auch Nierenröhrchen,[1] Harnkanälchen[2][3][4] oder Tubulusapparat, ist das sich an das Nierenkörperchen anschließende Gangsystem und bildet mit diesem zusammen das Nephron als kleinste funktionelle Einheit der Niere von Menschen und anderen Säugetieren.[5]
Jedes Glomerulum (deutsch: Nierenknäuelchen) bildet zusammen mit seiner Bowmanschen Kapsel ein Nierenkörperchen. Und jedes Malpighische Nierenkörperchen bildet zusammen mit dem zugehörigen Tubulus ein Nephron (von altgriechisch νεφρός nephros, deutsch ‚Niere‘).
Jede menschliche Niere verfügt über etwa eine Million Nephrone, und damit über ebenso viele Nierenkörperchen, Nierenknäuelchen und Nierenkanälchen.[6]
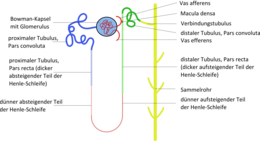
Abschnitte des Nierentubulus
Das Nierenkanälchen wird in Hauptstück (proximaler Tubulus), Überleitungsstück (Intermediärtubulus oder Tubulus attenuatus) und Mittelstück (distaler Tubulus) unterteilt. Die geraden Abschnitte der Nierenkanälchen und das Überleitungsstück bilden eine Schlinge, die als Henlesche Schleife (nach Jakob Henle; lateinisch Ansa nephroni) bezeichnet wird. Die Henleschen Schleifen existieren nur bei Säugetieren und Vögeln. Sie sind offenbar notwendig, um einen gegenüber dem Blut hyperosmotischen Harn zu bilden, denn Wirbeltiere ohne Henlesche Schleifen sind dazu nicht in der Lage.
Bei der Nomenklatur des Tubulussystems können anatomische und physiologische Gesichtspunkte beachtet werden, was zu unterschiedlichen, aber sich ergänzenden Einteilungen führt.
Sowohl der proximale als auch der distale Tubulus werden jeweils in einen „aufgeknäuelten“ Teil, Pars convoluta oder Pars contorta, und in einen „geraden“ Teil, Pars recta, eingeteilt. Die Partes rectae beider Tubuli und der Intermediärtubulus werden funktionell zur Henle-Schleife zusammengefasst. Die üblichen Begriffe Tubuli renales contorti und Tubuli renales recti unterscheiden nicht zwischen proximalem Tubulus und distalem Tubulus (Tubulus contortus distalis und Tubulus contortus proximalis[7]).[8]
Die Pars recta des distalen Tubulus (Tubulus distalis pars recta, Tubulus renalis rectus distalis, alte Bezeichnung: Portio intermedia pars recta,[9] „distales Harnkanälchen, gerader Teil“[10]) wird oft nur als dicker aufsteigender Teil der Henle-Schleife bezeichnet, während dann unter dem distalen Tubulus nur die Pars convoluta (auch als frühdistaler Tubulus bezeichnet) oder sogar (als spätdistaler Tubulus bezeichnet) der Verbindungstubulus und der Beginn des Sammelrohrs verstanden werden. Die Zuordnung des Verbindungstubulus zu Mittelstück oder Sammelrohr ist uneinheitlich. Hier wird es dem Sammelrohr zugeordnet.
Eine alte Bezeichnung der verschiedenen Abschnitte der Nierenkanälchen geht auf Karl Georg Peter zurück: Pars labyrinthica, Pars laqueiformis [lateinisch: laqueiformis = schlingenförmig, schleifenförmig],[11] Pars intermedia und Pars colligens [lateinisch: colligens = sammelnd].[12] Fritz Munk teilte den Tubulus 1918 in Hauptstück, Zwischenstück, Schaltstück und Sammelkanälchen ein.[13]
Folgende Tabelle vergleicht deutsche Bezeichnungen, die Bezeichnungen nach den Nomina anatomica, weitere Einteilungen, internationale Abkürzungen, die anatomische Lage sowie Physiologie und Histologie. Diese Einteilung („Neue Bezeichnung“) in Hauptstück (Portio principalis), Überleitungsstück (Portio conducens), Mittelstück (Portio intermedia), Verbindungsstück (Portio reuniens) und Sammelrohr (Tubulus renalis colligens) geht auf Wilhelm von Möllendorff zurück.[14][15]
| Anatomische Bezeichnung | Weitere Bezeichnungen | International | Anatomische Lage | Physiologie | Histologie | ||
|---|---|---|---|---|---|---|---|
| Hauptstück | Proximaler Tubulus, Pars convoluta | Proximales Konvolut | Proximal Convoluted Tubule (PCT) | Rinde | Resorption großer Mengen u. a. von Na+, Glukose, Bicarbonat und Aminosäuren durch Na+ gekoppelte Symporter
(Glukose) bzw. Antiporter (Bicarbonat)
Resorption oder Sekretion u. a. von Harnsäure durch Anionentransporter mit Hilfe der proximalen Tubuluszellen |
hoher Bürstensaum, deutliches Lumen, hohe Dichte an Mitochondrien | |
| Proximaler Tubulus, Pars recta | Henle-Schleife | Proximal Straight Tubule (PST) | Oberflächliche Nephrone: Markstrahlen Mittlere Nephrone: Markstrahlen, Außenstreifen äußeres Mark Juxtamedulläre Nephrone: Außenstreifen äußeres Mark | ||||
| Überleitungsstück | Intermediärtubulus, Pars descendens | Absteigender dünner Teil (Schenkel) der Henle-Schleife, Pars descendens tubulus attenuatus |
Descending Thin Limb (DTL) | Oberflächliche Nephrone: Markstrahlen Juxtamedulläre und mittlere Nephrone: Innenstreifen äußeres Mark, inneres Mark |
Konzentrierung des Harns mithilfe des Gegenstromprinzips | flaches Epithel | |
| Intermediärtubulus, Pars ascendens | Aufsteigender dünner Teil (Schenkel) der Henle-Schleife, Pars ascendens tubulus attenuatus |
Ascending Thin Limb (ATL) | Inneres Mark, nur bei juxtamedullären Nephronen vorhanden | Konzentrierung des Harns mithilfe des Gegenstromprinzips | |||
| Mittelstück | Distaler Tubulus, Pars recta | Dicker aufsteigender Teil (Schenkel) der Henle-Schleife | Thick Ascending Limb (TAL) | Oberflächliche Nephrone: Markstrahlen, Übergang Rinde
Juxtamedulläre und mittlere Nephrone: Äußeres Mark, Übergang Rinde |
Konzentrierung des Harns mithilfe des Gegenstromprinzips | kubisches, einheitliches Epithel, runde Zellkerne, große Mitochondrien | |
| Distaler Tubulus, Pars convoluta | Distales Konvolut, frühdistaler Tubulus |
Distales Nephron | Distal Convoluted Tubule (DCT) | Rinde | Aldosteron-abhängige Konzentrierung des Harns, enthält die Macula densa | ||
| Sammelrohr | Verbindungstubulus | spätdistaler Tubulus, Tubulus reuniens | Connecting Tubule (CNT) | Rinde, Übergang Markstrahlen | Konzentrierung des Harns durch Wasserentzug, ADH-abhängig | kubisch bis prismatische Zellen, Schaltzellen und Hauptzellen, heterogen, großes Lumen | |
| Sammelrohr | Collecting Duct (CD) | Beginn oben in Markstrahlen, verläuft durchs ganze Mark bis zur Papille | Konzentrierung des Harns durch Wasserentzug, ADH-abhängig | ||||
Hauptstück
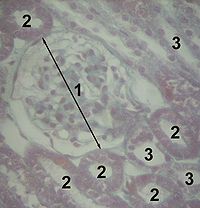
Das Hauptstück (Tubulus proximalis) verläuft zunächst geschlängelt (Tubulus contortus proximalis, [lateinisch contortus = gewunden, verdreht, geschraubt]) und dann gerade (Tubulus rectus proximalis) in das Nierenmark.
Hier werden Wasser und die im Primärharn enthaltenen wertvollen Verbindungen (z. B. Glucose, Aminosäuren, Elektrolyte) zurückgewonnen. Außerdem werden hier einige Schadstoffe aktiv abgegeben.
Überleitungsstück
Das Überleitungsstück (Tubulus attenuatus [lateinisch attenuatus = schlicht, schmucklos]) zieht zunächst weiter in Richtung Nierenmark und biegt dann wieder in Richtung Rinde um. Hier wird dem Harn vor allem Wasser entzogen.
Mittelstück
Das Mittelstück (Tubulus distalis) beginnt noch im Nierenmark und zieht zunächst als gerades Röhrchen (Tubulus rectus distalis) in die Nierenrinde. Hier schließt sich wiederum ein gewundener Abschnitt (Tubulus contortus distalis) an, der in ein Sammelrohr mündet.
Im distalen Tubulus wird dem Harn NaCl (Kochsalz) entzogen und ins Nierenmark abgegeben, wo das NaCl über die Kapillaren wieder in den Blutkreislauf gelangt. Hier findet ein aktiver Transport über Ionenkanäle statt: Na+ wird aktiv heraustransportiert, Cl− (Chlor) wandert passiv nach. Über das Verbindungsstück erhält der Nierentubulus letztlich Anschluss an ein Sammelrohr (Tubulus renalis colligens) und der Urin über Nierenbecken und Harnleiter in die Harnblase weitergeleitet.
Sammelrohr
Das Sammelrohr (Pars colligens tubuli renalis, Tubulus renalis colligens oder kurz Tubulus colligens) wurde auch Sammelröhrchen genannt.[16] Das Sammelrohr im weiteren Sinne besteht aus dem Tubulus reuniens und dem Tubulus colligens. Andere Bezeichnungen sind Sammelkanälchen[17] oder Ductus Bellini nach Lorenzo Bellini.[18]
Funktion der Tubuli
Im Tubulus wird der im Glomerulum des Nierenkörperchens filtrierte Primärharn durch Aufnahme und Abgabe von Stoffen zum eigentlichen Harn (Sekundär- oder Endharn) konzentriert. Die Tubuli gewinnen hauptsächlich Wasser, aber auch wertvolle Blutbestandteile, zurück und regulieren so den Wasserhaushalt. Die aktiven Transportprozesse in den Nierenkanälchen werden eingeteilt in primär aktive, sekundär aktive und tertiär aktive.[19] Sie finden vor allem im Anfangsabschnitt des Nierentubulus über die Zellen des Hauptstücks statt.
Das Gegenstück zur glomerulären Filtrationsrate (GFR) wäre die tubuläre Resorptionsrate (TRR). Die Differenz GFR-TRR ist der Harnfluss. Zahlenbeispiel: Bei einer GFR = 100 ml/min und einer tubulären Rückresorptionsquote von 99 %[20] errechnen sich eine TRR = 99 ml/min[21] und ein Harnfluss von 1 ml/min = 1,44 l/d. Das ist der Sekundärharn von etwa anderthalb Litern am Tag. Ein Diuretikum könnte jetzt die tubuläre Rückresortionsquote um einen Prozentpunkt verkleinern und damit das Urinvolumen (bei unveränderter GFR) verdoppeln.[22] Der Harnfluss jeder Niere ist außerdem die Differenz der Blutflüsse in Arteria renalis und Vena renalis.[23] Die Urin-Konzentration von Stoffen, die tubulär überhaupt nicht rückresorbiert werden, erhöht sich im Vergleich zum Blutplasma auf etwa das Einhundertfache.[24]
Die Hauptaufgabe der Tubuli ist die Rückresorption (kurz Resorption oder auch Reabsorption oder Rückdiffusion) fast des gesamten Primärharns in den Blutkreislauf.[25] Insofern ist die Tubulusfunktion als Differenz von Primärharn und Sekundärharn zu verstehen. Diese Subtraktion gilt nicht nur für Wasser, sondern auch für alle gelösten harnpflichtigen Substanzen. Die Rückresorption des Wassers findet zu 15 % unter hormoneller Kontrolle des Antdiuretischen Hormons ADH statt und zu 85 % ohne hormonelle Kontrolle. Im distalen Convolut und Sammelrohr steigt unter dem Einfluss von ADH unter normalen Bedingungen (Nierengesundheit, ausgeglichener Flüssigkeitshaushalt) die Osmolarität stark an, so dass am Schluss insgesamt 99,5 % des Wassers dem Primärharn entzogen sind. In diesem Zustand der Antidiurese ist der Endharn osmotisch „stark eingedickt“ (= hyperton).[26] Wenn andererseits das ADH fehlt (Diabetes insipidus) oder es besteht eine Überwässerung (z. B. nach exzessivem Trinken), so ist die Wasserresorption nur im proximalen Tubulus aktiv und die Urinproduktion kann bis zu 25 L/Tag ansteigen. Besteht hingegen ein Flüssigkeitsmangel (Dehydratation), so kann der Harnfluss über die Vermittlung von ADH weiter gedrosselt werden (Oligurie).[27]
Zusammen mit der Rückresorption von Wasser werden auch die gelösten Elektrolyte in das Plasma zurückgeführt. Bei diesen Elektrolyten und Molekülen spricht man von der Molenlast des Primärharns.[28] Oligurie und Anurie sind also nicht zwingende Hinweise auf krankhafte Störungen von Glomeruli oder Tubuli. Dagegen könnte eine Polyurie ein Symptom einer Diuretika-Therapie, einer Polydipsie oder einer seltenen Tubuluskrankheit sein.
„Einen weiteren an der Regulation des Gefäßtonus beteiligten Mechanismus stellt die tubulo-glomeruläre Rückkopplung, das heißt die Rückwirkung vom Tubulus auf den Gefäßpol des Nierenkörperchens, dar.“[29] Ist die glomeruläre Filtrationsrate (GFR) zu hoch, überschreitet die Menge des Natriumchlorids (NaCl, Kochsalz) im Primärharn die Resorptionsfähigkeit des Tubulus. Dadurch kommt es zum Anstieg der NaCl-Konzentration im Tubulus, der von der Sensorfunktion der Macula densa, einem Teil des juxtaglomerulären Apparats, über einen Ionentransporter (Na+/K+/2Cl-Symporter; NKCC) registriert wird. Über vasaoaktive Mediatoren kommt es zur Kontraktion der afferenten Arteriolen im Glomerulum und damit zur Flussreduktion. Insbesondere wird dadurch der Druck in den vulnerablen Kapillaren des Glomerulums vor Druckänderungen im Blutkreislauf geschützt[30].
Funktion und Nierenmarker
Goldstandard der Indikatorsubstanzen für die filtrative Nierenfunktion ist Inulin. Inulin ist ein physiologisch inertes Polysaccharid, das im Glomerulum frei filtriert und durch die Niere weder sezerniert, rückresorbiert, synthetisiert oder metabolisiert wird. Inulin ist schwer zu messen, die Bestimmung der Inulin-Clearance erfordert zudem eine kontinuierliche Infusion und zwei zusätzliche Blutentnahmen. Daher wird die Bestimmung der Inulin-Clearance in der Regel nur noch im Rahmen wissenschaftlicher Untersuchungen durchgeführt.[31][32] Die Clearance des körperfremden, pflanzlichen Kohlenhydrats Inulin entspricht [nur ungefähr] der tubulär rückresorbierten Flüssigkeitsmenge, da dieses Flüssigkeitsvolumen vom Inulin befreit wird.[33] Die tubuläre Rückresorptionsrate TRR errechnet sich als Differenz aus Inulin-Clearance und Harnflussrate (→ Uroflowmetrie). Die Inulin-Clearance ist die Summe aus Tubulusfunktion und Harnfluss. Ein Diuretikum würde bei unveränderter Inulin-Clearance die Harnflussrate auf Kosten der tubulären Rückresorptionsrate vergrößern.
Bislang gibt es keine sonstigen Biomarker der Tubulusfunktion. Die Marker für die glomeruläre Filtrationsrate (GFR) und damit für die Glomerulusfunktion können durch die Tubulusfunktion verfälscht werden. Ein idealer Marker für die GFR wird im Glomerulum frei filtriert und im anschließenden Tubulus weder sezerniert noch resorbiert.
Kreatinin entsteht im Muskelgewebe
durch den Abbau von Kreatin. Die Plasmakonzentration von Kreatinin
unterliegt meistens nur geringen Schwankungen; sie ist jedoch abhängig von der Muskelaktivität und ist zum Beispiel bei hoher
Querschnittslähmung deutlich reduziert. Kreatinin wird
in idealisierter Betrachtung frei im Glomerulus filtriert und durch die Tubuli weder rückresorbiert noch sezerniert. Somit ist der glomeruläre Stoffmengenstrom
gleich dem Stoffmengenstrom der Ausscheidung
und die fraktionelle Ausscheidung 1, was die Gleichsetzung von Kreatinin-Clearance und GFR rechtfertigt.
Weil Kreatinin nur über die Niere ausgeschieden wird, kann der glomeruläre Stoffmengenstrom dann auch mit der Rate der Kreatininbildung im Stoffwechsel
gleichgesetzt werden.
Cystatin C ist ein kleines, nicht glykosyliertes Protein (Molekulargewicht 13 kDa, 122 Aminosäuren) aus der Familie der Cystein-Proteinase-Inhibitoren. Cystatin C wird in einer konstanten Rate von allen kernhaltigen Körperzellen produziert. Aufgrund seiner geringen Größe und eines basischen isoelektrischen Punktes (pI≈9,0) wird Cystatin C im Glomerulus frei filtriert. Im Nierentubulus wird Cystatin C nicht sezerniert. Es wird zu über 99 % durch die Tubulusepithelzellen rückresorbiert, gelangt aber nicht in den Blutkreislauf zurück, da es von den Tubuluszellen abgebaut wird. Die Konzentration von Cystatin C im Urin ist deshalb sehr gering. Eine Berechnung der Cystatin-C-Clearance über Sammelurin ist nicht möglich, aber auch nicht erforderlich.
Da Cystatin C konstant gebildet wird und in den Glomeruli frei filtriert wird, nicht tubulär sezerniert wird und nach Filtration nicht in die Blutzirkulation zurückkehrt, ist es ein besserer Filtrationsmarker als Kreatinin, Inulin oder Harnstoff, insbesondere bei leichter Nierenfunktionseinschränkung, vermehrter Muskelmasse,[34] akutem Nierenversagen[35][36] und vor allem bei Oligurie oder Anurie.
Tubulärer Transport
Definition
Der tubuläre Transport ist definiert als die Gesamtheit aus Resorptions- und Sekretionsmechanismen von Stoffen im proximalen und distalen Tubulus.[37] Der Primärharn entsteht durch Ultrafiltration des Blutes in den Glomeruli. Er wird in den Tubuli zu Sekundärharn modifiziert. So wird die Abgabe von ausscheidungspflichtigen Verbindungen sichergestellt und gleichzeitig die Ausscheidung von Elektrolyten und organischen Verbindungen wie Glukose und Harnstoff reguliert.[38] „Der tubuläre Transport ist ein sehr dynamisches Verfahren. Alle Segmente des Nephrons [gemeint: des Tubulus, denn die Glomeruli haben diese Eigenschaft eben nicht] können ihren Transport erheblich variieren und haben eine bemerkenswerte Reserve.“[39]
Es handelt sich in den Tubuli um einen „bidirektionalen Transport: Tatsächlich ist für viele oder sogar für die meisten Substanzen die Netto-Tubulusresorption oder die Netto-Sekretion die algebraische Summe von Strömen in beiden Richtungen, und die Transportart in einer beliebigen Richtung kann passiv oder aktiv oder eine Kombination von beiden sein.“[40] Die tubulären Epithelzellen sind polar strukturiert: Ihre Zellmembran hat einen apikalen (lumenwärts gerichteten) und einen basolateralen (zum Blut hin gerichteten) Abschnitt.[41]
Blutgefäße im Nierenparenchym
Sowohl die Resorption vom Tubulus in die Nierenvene als auch die Sekretion von der Nierenvene in den Tubulus können nur bei parallelen Verläufen von Tubuli und Nierenvenen erfolgen. Je geringer der Abstand dieser beiden Leitungsbahnen ist, desto leichter kann der wechselseitige Austausch von Wasser und Elektrolyten erfolgen. Eine entsprechende schematische Zeichnung stammt von Frank Henry Netter. Beiderseits der Henleschen Schleifen finden sich Arteriolae rectae verae und Venulae rectae.[42] Den entstehenden Gefäßkomplex nennt man Rete mirabile.
Die kleinsten parallel zum Tubulus verlaufenden arteriellen und venösen Gefäße heißen Vasa recta, weil gerade neben den auf- und absteigenden Schenkeln der Henleschen Schleifen verlaufen. Das Gegenstück zum arteriellen Vas afferens ist das venöse Vas efferens.[43] Netter kommt jedoch zu folgendem Ergebnis: „Der juxtamedulläre Kreislauf der Niere ist von funktionellem Interesse, wenn auch seine Bedeutung beim Menschen ungenügend geklärt ist.“[44] Andeutungsweise kommt die Parallelität von Vene und Tubulus auch in der nachfolgenden schematischen Darstellung zum Ausdruck.
Tubulus und Vene müssen nicht direkt ohne Zwischenraum aneinander liegen. Denn „die resorbierten Substanzen werden zu den interstitiellen Räumen und peritubulären Kapillaren weitergeleitet. In geringerem Ausmaß werden bestimmte Substanzen durch die Epithelzellen in der umgekehrten Richtung transportiert.“[45]
Transporter
Die einzelnen Elektrolyte werden in den Tubuli mit Hilfe von Transportern entweder vom Primärharn ins Plasma oder umgekehrt vom Plasma in den Sekundärharn transportiert. Diese Transportproteine gehören zur Gruppe der Membranproteine. Die Mitglieder der Major-Facilitator-Superfamilie (MFS) bilden die größte Gruppe von solchen Transportern. Für den Membrantransport durch die tubulären Membranen sind Membrankanäle und Permeasen erforderlich. Die Transporter werden eingeteilt in Symport-Carrier und Antiport-Carrier.
Die Ausscheidung der Salze hängt von ihrem jeweiligen Elektrolytstatus ab. Die Carrier sind größtenteils elektrogen, das heißt, die elektrische Ladung des Tubulusinhalts verändert sich dadurch, dass die Transportprozesse vorwiegend positive Ladungen aus dem Tubuluslumen entfernen. Im Anschluss entsteht ein lumennegatives transepitheliales elektrochemisches Potential, das wiederum die negativ geladenen Ionen aus dem Lumen drängt, so dass diese parazellulär resorbiert werden können. Gleichzeitig können in dem so entstehenden Wasserstrom weitere gelöste Teilchen mitgerissen werden (solvent drag).[46]
Die Transporter haben eine begrenzte Förderkapazität. Als tubuläres Maximum bezeichnet man die höchste tubuläre Transportkapazität für einen zu transportierenden Stoff.[47] Die Energie für den transepithelialen Transport stammt – direkt oder indirekt – von der Aktivität der Na-K-ATPase in der basolateralen Membran der Epithelzellen. Einige Tubulusabschnitte unterliegen außerdem hormoneller Kontrolle.
Beispiele
Ein Beispiel für solche tubulären Transporter sind die Glucosetransporter. Ein weiteres Beispiel ist der sogenannte Natrium-Wasserstoff-Antiport im proximalen Tubulus.[48] „Die klassische Zystinurie ist die klinisch wichtigste isolierte tubuläre Aminosäuretransportstörung.“[49]
Energieverbrauch
Die tubuläre Rückresorption benötigt viel Energie und damit Sauerstoff und Substrate für die aerobe Glykolyse. Das Sauerstoffangebot in der Niere ist beim gesunden Menschen höher als der Verbrauch, es werden nur 10–15 % aus dem Blut extrahiert. Die Niere benötigt 7 % des Sauerstoff des Körpers; 99,5 % allein für die tubuläre Rückresorption des Na+. Dadurch wird passiv Wasser in die Blutbahn zurück resorbiert (solvent drag). Mit einer GFR von 125 ml/min und einer Na+ Konzentration im Glomerulumfltrat GFR von 140 mmol/L wird ca 1 mMol/h reabsorbiert. Der O2-Verbrauch dafür (QO2) ist direkt mit der Na-Konzentration des GFR korreliert. 3 mole Sauerstoff (etwa 95 gr.) werden benötigt um 99,5 % des Na+ zu reabsorbieren[50]. Dazu werden große Mengen ATP durch aerobe Glykolyse in Mitochondien bereit gestellt (OXPHOS). Im Tubulus werden mehr Fettsäuren als Glucose verwendet, da diese 106 moleküle ATP pro Molekül Substrat bereit stellen, bei Glucose nur 36 Moleküle ATP. Um 1mMol Na+ gegen eine Potentialdifferenz von −70 mV (gegen Cytoplasma) anzuheben werden 7 kJ benötigt .(Dies ist vergleichbar mit der Anhebung von 1 mMol Na (ca 22 g) auf eine Höhe von 70 km und entspräche einer Leistung beider Nieren von 120 Watt)[51].
Krankheiten
Ist die Tubulusfunktion – infolge von Krankheiten oder nach Einnahme von Diuretika – herabgesetzt, so wird infolge der verringerten Rückresorption mehr Harn produziert. Bei einer solchen Polyurie ist auch mit einer Nykturie und einer Polydipsie zu rechnen.[52]
Tatsächliche Tubulopathien mit diuretischer Wirkung sind sehr selten. Beispiele sind der Diabetes insipidus renalis[53] als Spezialfall des Diabetes insipidus und das renale Fanconi-Syndrom. Bei der hereditären Hartnup-Krankheit, beim Lowe-Syndrom und beim Gitelman-Syndrom kommt es dagegen nicht zur Polyurie.
Beschrieben wird auch der nephrogene Diabetes insipidus als unerwünschte Arzneimittelnebenwirkung des Narkosegases Sevofluran in der Intensivmedizin mit einer ausgeprägten Polyurie bei noch unklarem Pathomechanismus ohne Ansprechen auf Desmopressin.[54]
Noch seltener sind isolierte Tubuluskrankheiten mit vergrößerter Rückresorptionsquote und infolgedessen mit dem Symptom einer tendenziellen Anurie. Hier ist das Liddle-Syndrom ein Beispiel.[55] Man spricht hier von einer krankhaften Funktionsverbesserung (englisch: gain of function).
Die tubulointerstitielle Nephritis ist nur in seltenen Fällen so ausgeprägt, dass es zu einer Polyurie kommt. Umgekehrt führen toxische Schädigungen der Tubuli allein nicht zur Insuffizienz oder Anurie, sofern nicht zugleich die Nierendurchblutung beeinträchtigt ist.[56] Auch bei tubulointerstitiellen Zellschädigungen im Rahmen einer chronischen Niereninsuffizienz kommt es ebenso wenig zur Polyurie[57] wie bei der Markschwammniere. Akutes Nierenversagen als unerwünschte Medikamentennebenwirkung führt regelmäßig nicht zu einer Polyurie.[58][59]
Bislang kaum erforscht wurden bei bestimmten Krankheiten die Konzentrationen der einzelnen gelösten Stoffe im Plasma, im Primärharn, im Sekundärharn und besonders in den einzelnen Tubulusabschnitten als Resultat von Resorption und Sekretion.
Weil tatsächliche Tubuluskrankheiten selten sind, ist auch die Bezeichnung dieser Funktionsstörungen uneinheitlich. Gerd Herold änderte die diesbezügliche Kapitelüberschrift von den „renalen tubulären Partialfunktionsstörungen“[60] in „tubulo-interstitielle Nierenkrankheiten“,[61] ohne grundsätzlich auf die regelmäßig zu erwartende symptomatische Polyurie einzugehen. 1981 erwähnte Herold die Tubuluszellen und stellte die rhetorische Frage: „Gibt es überhaupt eine Schädigung der Tubuluszellen im alten Sinne der Nephrose? – Ja, zum Beispiel die toxisch bedingte ‚Sublimatnephrose‘ als Rarität.“[62]
Medikamentendosierung
Bei der Dosierung von Medikamenten und Kontrastmitteln ist die renale Ausscheidung des Wirkstoffes maßgeblich und nicht die glomeruläre Filtration von Kreatinin oder Cystatin C.[63] Wenn nur die unwirksamen Abbauprodukte über die Nieren ausgeschieden werden, dann ist die Kenntnis der GFR hinsichtlich einer möglichen Bioakkumulation (Überdosierung bei Niereninsuffizienz) oder auch hinsichtlich eines zu geringen Wirkspiegels (Unterdosierung bei überdurchschnittlich guter Nierenfunktion) bedeutungslos.
Bei der Verordnung von nierengängigen Medikamenten muss beachtet werden, dass ihre glomeruläre Filtration gleich der Summe aus tubulärer Rückresorption und renaler Ausscheidung ist. Hier darf man die glomeruläre Clearance nicht mit der renalen Eliminierung verwechseln. Das gilt auch für radiologische Verfahren wie die Urografie und nuklearmedizinische Diagnoseverfahren wie zum Beispiel die Nierenszintigrafie mit MAG3.
Geschichte
Lorenzo Bellini veröffentlichte 1680 eine Theorie der Harnbereitung, nach der das vom Blut getrennte „Serum“ in die Nierenkanäle und das vom serösen „Humor“ befreite Blut in die Venen gelangt. Diese Theorie galt bis ins 19. Jahrhundert.[64] Nach Bellini wurden die Nierenkanälchen benannt („Tubuli uriniferi sive Bellini“).
Literatur
- Ulrich Kuhlmann u. a. (Hrsg.): Nephrologie. 6. Auflage. Georg Thieme Verlag, Stuttgart/ New York 2015, ISBN 978-3-13-700206-2.
- August Pütter: Die Sekretionsmechanismen der Niere. Walter de Gruyter & Co., Berlin 1929.
Anmerkungen
- ↑ DocCheck: Flexikon, Stichwort Nierentubulus.
- ↑ Karl Bogner: Medizinisches Wörterbuch. Reihe Medizin von heute, Heft 25, Tropon-Werke, Köln-Mülheim 1964, S. 106.
- ↑ Allgemeine deutsche Real-Encyklopädie für die gebildeten Stände - Conversations-Lexikon, Verlag F. A. Brockhaus, 11. Auflage, 10. Band, Leipzig 1867, S. 796.
- ↑ Herbert Volkmann (Hrsg.): Guttmanns Medizinische Terminologie. 30. Auflage. Verlag Urban & Schwarzenberg, Berlin/Wien 1941, Spalte 989.
- ↑ Karl Julius Ullrich, Klaus Hierholzer (Hrsg.): Normale und pathologische Funktionen des Nierentubulus.
Verlag Hans Huber, Bern 1965, Deutsche Nationalbibliothek
 458762938.
458762938.
- ↑ Alle diese drei deutschen Begriffe finden sich nicht in den modernen nephrologischen Lehrbüchern, kaum in den
einschlägigen medizinischen Wörterbüchern und auch nicht im 228-seitigen Sachverzeichnis am Ende des dreiteiligen Nierenbandes im
Handbuch der inneren Medizin (5. Auflage, 8. Band, 3. Teil, Springer-Verlag, Berlin/Heidelberg/New York 1968; drei Teile mit 3228 Seiten,
ISBN 3-540-04152-4). Quellen für Nierenkanälchen: Alfred Benninghoff, Kurt Goerttler: Lehrbuch der Anatomie des Menschen. 11. Auflage, Verlag
Urban & Schwarzenberg, München/Wien/Baltimore 1977, Band 2, ISBN 3-541-00251-4, S. 250–253; Peter Reuter: Springer Klinisches Wörterbuch 2007/2008. Heidelberg 2007,
ISBN 978-3-540-34601-2, S. 1294; „Nierenkrebs geht oft von den Tubuli oder Nierenkanälchen aus.“ Zitat: Apotheken-Umschau, Online-Ausgabe, aktualisiert am 17. Mai 2018.
Quellen für Nierenknäuelchen: Joseph Julius Czermak: Über die Nierenknäuelchen. In: Isis. 1836, S. 783; Medicinische Jahrbücher des kaiserlich
königlichen österreichischen Staates. 32. Band, Wien 1840, S. 557; Theodor Fahr: Harnorgane – Männliche Geschlechtsorgane, 1. Teil,
Verlag von Julius Springer, Berlin 1925, ISBN 978-3-7091-3039-1, S. 17; Dieter Vaitl (Hrsg.): Essentielle Hypertonie. Springer-Verlag, Berlin/Heidelberg 1982,
ISBN 3-540-10975-7, S. 41; Ergebnisse der inneren Medizin und Kinderheilkunde. 35. Band, Verlag von Julius Springer, Berlin 1929, S. 471; Kenneth A. Anderson (Hrsg.):
Springer Lexikon Pflege. 2. Auflage. 2. Band, Springer-Verlag, Berlin/Heidelberg 2002, ISBN 978-3-662-01100-3, S. 384,
 doi:10.1007/978-3-662-01099-0;
doi:10.1007/978-3-662-01099-0;
Rheinische Post online: NRW-Wissenschaftspreis für Kölner Nierenexperten. 3. Mai 2018; Heiner Fangerau, Stefan Schulz, Thorsten Noack, Irmgard Müller: Medizinische Terminologie. 6. Auflage. Lehmanns Media, Berlin 2017, ISBN 978-3-86541-934-7, S. 69. Quellen für Nierenkörperchen: Günter Thiele (Hrsg.): Handlexikon der Medizin, Verlag Urban & Schwarzenberg, München/Wien/Baltimore ohne Jahr [1980], Teil III (L–R), S. 1734; Willibald Pschyrembel: Klinisches Wörterbuch. 268. Auflage. Verlag Walter de Gruyter, Berlin/Boston 2020, ISBN 978-3-11-068325-7, S. 1230, mit Verweisung auf das Malpighi-Körperchen; Duden: Das Wörterbuch medizinischer Fachausdrücke. 4. Auflage. Bibliographisches Institut, Mannheim/ Wien/ Zürich 1985, ISBN 3-411-02426-7, S. 482, mit Verweisung auf die Corpuscula renis. – Im maßgeblichen sechsbändigen Reallexikon der Medizin und ihrer Grenzgebiete werden die Nierenkörperchen und die Nierenkanälchen, nicht aber die Nierenknäuelchen definiert; letztere werden kurz als Nierenknäuel bezeichnet. Quelle: Günter Thiele, Heinz Walter (Hrsg.): Reallexikon der Medizin und ihrer Grenzgebiete. Verlag Urban & Schwarzenberg, Loseblattsammlung 1966–1977, 5. Ordner (Membra–R-Zellen-Adenom), München/Berlin/Wien 1973, ISBN 3-541-84005-6, S. N 94. Die Nierenkanälchen werden mitunter auch als Harnkanälchen beschrieben, weil in ihnen der Primärharn zum Sekundärharn (oder Endharn, Urin, Harn) konzentriert wird; analog werden die Nierenknäuelchen als Filterkörperchen erklärt. Alfred Benninghoff und Kurt Goerttler definierten 1977 in der 11. Auflage ihres Lehrbuches der Anatomie des Menschen „Das Nierenkörperchen (Glomerulus, Glomerulum)“ falsch als Nierenknäuelchen (Quelle: Verlag Urban & Schwarzenberg, München / Wien / Baltimore 1977, ISBN 3-541-00251-4, S. 251). - ↑ Alfred Benninghoff, Kurt Goerttler: Lehrbuch der Anatomie des Menschen. 11. Auflage, Verlag Urban & Schwarzenberg, München/Wien/Baltimore 1977, Band 2, ISBN 3-541-00251-4, S. 253.
- ↑ Hinweis: Die Nomenklatur bei den Tubuli recti und den Tubuli contorti war früher zweideutig. Der Anatom Felix Sieglbauer bezeichnete mit beiden Begriffen Strukturen im Hodenparenchym (Tubulus seminiferus). Quelle: Felix Sieglbauer: Lehrbuch der normalen Anatomie des Menschen. 8. Auflage, Verlag Urban & Schwarzenberg, München / Berlin 1958, S. 463. Das Reallexikon der Medizin und ihrer Grenzgebiete aus demselben Verlag verweist (alphabetisch falsch sortiert) nur kurz: „Tubulus contortus: siehe Tubuli renales und seminiferi. Tubulus rectus: siehe Tubuli renales und seminiferi.“ Quelle: 6. Band (S–Zz), ISBN 3-541-84006-4, S. T 158. Im Handbuch der inneren Medizin fehlen 1968 beide Fachbegriffe im Sachverzeichnis der letzten Auflage der drei Nierenbände (ISBN 3-540-04152-4). Auch Willibald Pschyrembel erwähnt sie in der 267. und in der 268. Auflage nicht mehr; in der 266. Auflage fanden sich noch die Stichwörter Tubuli renales contorti und Tubuli renales recti (Willibald Pschyrembel: Klinisches Wörterbuch, 266. Auflage. Verlag de Gruyter, Berlin / Boston 2014, ISBN 978-3-11-033997-0, S. 2174). Peter Reuter unterscheidet im Springer Klinisches Wörterbuch 2007/2008 genau (Tubuli renales contorti, Tubuli renales recti, Tubuli seminiferi contorti, Tubuli seminiferi recti). Quelle: Springer-Verlag, Heidelberg 2007, ISBN 978-3-540-34601-2, S. 1880. Ausführliche analoge Erklärungen (wenn auch ohne Differenzierung zwischen proximalem und distalem Tubulus) finden sich im Medizin-Duden in der 10. Auflage (Wörterbuch medizinischer Fachbegriffe, Dudenverlag, Berlin 2021, ISBN 978-3-411-04837-3, S. 817).
- ↑ Walter Frey, Friedrich Suter: Handbuch der inneren Medizin. 4. Auflage, 8. Band Nieren und ableitende Harnwege: Die hämatogenen Nierenerkrankungen, die ein- und beidseitig auftretenden Nierenkrankheiten, Erkrankungen der Blase, der Prostata, der Hoden und Nebenhoden, der Samenblasen. Funktionelle Sexualstörungen, Springer-Verlag, Berlin / Göttingen / Heidelberg 1951, S. 54.
- ↑ François Reubi: Nierenkrankheiten. Verlag Hans Huber, 3. Auflage, Bern / Stuttgart / Wien 1982, ISBN 3-456-81140-3, S. 17.
- ↑ Günter Thiele, Heinz Walter (Hrsg.): Reallexikon der Medizin und ihrer Grenzgebiete. Verlag Urban & Schwarzenberg, Loseblattsammlung 1966–1977, 4. Ordner (Hyperm–Mel), ISBN 3-541-84004-8, S. L 36.
- ↑ Karl Peter: Untersuchungen über Bau und Entwicklung der Niere. 1. Heft, 1909. Zitiert nach: August Rauber, Friedrich Wilhelm Kopsch: Lehrbuch und Atlas der Anatomie des Menschen. Georg Thieme Verlag, Abteilung 4: Eingeweide, 14. Auflage, Leipzig 1936, S. 247 f.
- ↑ Fritz Munk: Pathologie und Klinik der Nephrosen, Nephritiden und Schrumpfnieren. Urban & Schwarzenberg, Berlin / Wien 1918, S. 3.
- ↑ Walter Frey, Friedrich Suter: Handbuch der inneren Medizin. 4. Auflage, 8. Band Nieren und ableitende Harnwege: Die hämatogenen Nierenerkrankungen, die ein- und beidseitig auftretenden Nierenkrankheiten, Erkrankungen der Blase, der Prostata, der Hoden und Nebenhoden, der Samenblasen. Funktionelle Sexualstörungen, Springer-Verlag, Berlin / Göttingen / Heidelberg 1951, S. 54. Vorher war eine Einteilung in Hauptstück, Mittelstück, Zwischenstück, Schaltstück, Verbindungsstück und Sammelrohr üblich. Dortige Quelle: Wilhelm von Möllendorff: Anatomie der Nierensysteme. In: Albrecht Bethe: Handbuch der normalen und pathologischen Physiologie. Springer-Verlag, Berlin 1926 bis 1932, Band 4, S. 183.
- ↑ Ähnlich teilte Willibald Pschyrembel 1972 den Tubulus renalis ein: „1. Pars convoluta (Hauptteil) mit Pars contorta und Pars recta, 2. Überleitungsteil, 3. Pars intermedia (Mittelteil) mit Pars recta und Pars contorta, 4. Pars colligens (Sammelröhrchen), 5. Ductus papillaris.“ Quelle: Willibald Pschyrembel: Klinisches Wörterbuch. 185.–250. Auflage, Verlag Walter de Gruyter, Berlin / New York 1972, ISBN 3-11-003657-6, S. 1244.
- ↑ Alexander Sturm: Grundbegriffe der Inneren Medizin. 9. Auflage, Gustav Fischer Verlag, Stuttgart 1959, S. 269.
- ↑ Günter Thiele (Hrsg.): Handlexikon der Medizin. Band 4: S–Z. Urban & Schwarzenberg, München/ Wien/ Baltimore ohne Jahr [1980], S. 2145.
- ↑ Ludwig August Kraus: Kritisch-etymologisches medicinisches Wörterbuch. 3. Auflage. Deuerlich- und Dieterichsche Buchhandlung, Göttingen 1844, S. 1067.
- ↑ Claas Wesseler: Physiologie. 3. Auflage. Band 1, Medi-Learn, Marburg 2009, ISBN 978-3-938802-58-8, S. 3–7.
- ↑ Brockhaus Enzyklopädie. 19. Auflage. 15. Band, Verlag Friedrich Arnold Brockhaus, Mannheim 1991, ISBN 3-7653-1115-4, S. 596.
- ↑ Rainer Düsing: Diuretika. Wissenschaftliche Verlagsgesellschaft, Stuttgart 1986, ISBN 3-8047-0754-8, S. 16.
- ↑ Rainer Düsing: Diuretika. Wissenschaftliche Verlagsgesellschaft, Stuttgart 1986, ISBN 3-8047-0754-8, S. 38.
- ↑ Heinz Valtin: Funktion der Niere, Schattauer Verlag, Stuttgart / New York 1978, ISBN 3-7945-0556-5, S. 1. Vermutlich aus didaktischen Gründen gibt Heinz Valtin für beide Nieren zusammen den arteriellen Zufluss mit 1300 ml Blut pro Minute und den venösen Abfluss mit 1299 ml Blut pro Minute an und errechnet daraus einen „normalen Harnfluß [von] ungefähr 1 ml/min“ (= 1440 ml/d).
- ↑ Helmut Hinghofer-Szalkay: Internet:
 Eine Reise durch die Physiologie. Aufgenommen in das Verzeichnis der Life Science Teaching Resource Community.
Eine Reise durch die Physiologie. Aufgenommen in das Verzeichnis der Life Science Teaching Resource Community.
- ↑ François Reubi: Nierenkrankheiten. 1. Auflage. Verlag Hans Huber, Bern/ Stuttgart 1960, S. 41; 2. Auflage. Bern/ Stuttgart/ Wien 1970, S. 40; 3. Auflage. Bern/ Stuttgart/ Wien 1982, ISBN 3-456-81140-3, S. 30.
- ↑ R. F. Schmidt, G. Thews (Hrsg.): Einführung in die Physiologie des Menschen. 18. Auflage. Springer, 1976, S. 618–622.
- ↑ A. Labhard: Das hypothalamo-neurohypophysäre System. In: Klinik der inneren Sekretion. 3. Auflage. Springer, 1978, S. 35 ff.
- ↑ Diana Schwilling, Ralf Schmidmaier: Natrium-Entgleisung erkennen und behandeln. In: Der Allgemeinarzt, 45. Jahrgang, Nummer 2/2023, 25. Januar 2023, S. 30–38.
- ↑ Thews, Mutschler, Vaupel: Ernst Mutschler, Hans-Georg Schaible, Peter Vaupel: Anatomie, Physiologie, Pathophysiologie des Menschen. 6. Auflage. Wissenschaftliche Verlagsgesellschaft, Stuttgart 2007, ISBN 978-3-8047-2342-9, S. 464.
- ↑ J. Schneermann et al.: Concurrent Activation of Multiple Vasoactive Signaling
Pathways in Vasoconstriction Caused by Tubuloglomerular Feedback: A Quantitative Assessment. In: Annual Review of Physiology.
Band 77, 2015,
doi:
 10.1146/annurev-physiol-021014-071829.
10.1146/annurev-physiol-021014-071829.
- ↑ K/DOQI clinical practice guidelines for chronic kidney disease: evaluation, classification,
and stratification. In: American Journal of Kidney Diseases. Band 39, Nummer 2 Suppl 1, Februar 2002, S. S1–266.
 PMID 11904577.
PMID 11904577.
- ↑ L. A. Stevens et al.: Assessing Kidney Function – Measured and Estimated Glomerular Filtration Rate. In: The New England Journal of Medicine. Nr. 354, 2006, S. 2473–2483.
- ↑ Helmut Hinghofer-Szalkay: Internet:
 Eine Reise durch die Physiologie. Aufgenommen in das Verzeichnis der Life Science Teaching Resource Community. –
Hier liegt ein Denkfehler von Helmut G. Hinghofer-Szalkay vor („da diese Flüssigkeit vom Inulin "gereinigt" wird“). Die Inulin-Clearance ist das pro Zeitspanne von Inulin
befreite Plasmavolumen. Die Inulin-Clearance ist das Glomerulumfiltrat und entspricht der GFR und dem Primärharn. Das Glomerulumfiltrat ist die Summe aus tubulärer
Rückresorptionsrate und Harnflussrate. Nach der Befreiung spaltet sich der Fluss in den Sekundärharn mit Inulin und in die Rückresorption ohne Inulin auf. Durch die Klärung
in den Podozyten wurde aber der gesamte Glomerulumdurchfluss von Inulin befreit. Und genau diese Klärung
wird als GFR bezeichnet.
Eine Reise durch die Physiologie. Aufgenommen in das Verzeichnis der Life Science Teaching Resource Community. –
Hier liegt ein Denkfehler von Helmut G. Hinghofer-Szalkay vor („da diese Flüssigkeit vom Inulin "gereinigt" wird“). Die Inulin-Clearance ist das pro Zeitspanne von Inulin
befreite Plasmavolumen. Die Inulin-Clearance ist das Glomerulumfiltrat und entspricht der GFR und dem Primärharn. Das Glomerulumfiltrat ist die Summe aus tubulärer
Rückresorptionsrate und Harnflussrate. Nach der Befreiung spaltet sich der Fluss in den Sekundärharn mit Inulin und in die Rückresorption ohne Inulin auf. Durch die Klärung
in den Podozyten wurde aber der gesamte Glomerulumdurchfluss von Inulin befreit. Und genau diese Klärung
wird als GFR bezeichnet.
- ↑ Alessandra Calábria Baxmann u. a.: Influence of Muscle Mass and Physical
Activity on Serum and Urinary Creatinine and Serum Cystatin C. In: Clinical Journal of the American Society of Nephrology.
Nr. 3, 2008,
S. 348–354
(
 cjasn.asnjournals.org).
cjasn.asnjournals.org).
- ↑ Michele Mussap, Mario Plebani: Biochemistry and clinical role of human cystatin C. In: Critical Reviews in Clinical Laboratory Sciences. Nr. 41(5-6), 2004, S. 467–550, PMID 15603510.
- ↑ Omar F. Laterza, Christopher P. Price, Mitchell G. Scott: Cystatin C: An
Improved Estimator of Glomerular Filtration Rate? In: Clinical Chemistry.
Nr. 48, 2002,
S. 699–707
(
 clinchem.org
clinchem.org
 Abstract).
Abstract).
- ↑ Wissenschaftliche Tabellen Geigy, herausgegeben von Ciba-Geigy, Basel, 8. Auflage, 4. Nachdruck 1985, Band Einheiten im Meßwesen, S. 100 f.
- ↑ DocCheck Flexikon.
- ↑ Ulrich Kuhlmann u. a. (Hrsg.): Nephrologie. 6. Auflage. Georg Thieme Verlag, Stuttgart / New York 2015, ISBN 978-3-13-700206-2, S. 270.
- ↑ Heinz Valtin: Funktion der Niere, Friedrich-Karl Schattauer Verlag, Stuttgart / New York 1978, ISBN 3-7945-0556-5, S. 42.
- ↑ Helmut Hinghofer-Szalkay: Internet:
 Eine Reise durch die Physiologie. Aufgenommen in das Verzeichnis der Life Science Teaching Resource Community.
Eine Reise durch die Physiologie. Aufgenommen in das Verzeichnis der Life Science Teaching Resource Community.
- ↑ Frank Henry Netter: Farbatlanten der Medizin. Band 2: Niere und Harnwege. Georg Thieme Verlag, Stuttgart 1976, ISBN 3-13-524101-7, S. 18.
- ↑ I care – Krankheitslehre: Anatomie Physiologie. Spezielle Krankheitslehre, 2. Auflage, II. Teil, Georg Thieme Verlag, Stuttgart 2020, Kapitel 13: Niere, ableitende Harnwege, Wasser- und Elektrolythaushalt. ISBN 978-3-13-241824-0.
- ↑ Frank Henry Netter: Farbatlanten der Medizin. Band 2: Niere und Harnwege. Georg Thieme Verlag, Stuttgart 1976, ISBN 3-13-524101-7, S. 19.
- ↑ Frank Henry Netter: Farbatlanten der Medizin. Band 2: Niere und Harnwege. Georg Thieme Verlag, Stuttgart 1976, ISBN 3-13-524101-7, S. 10.
- ↑ DocCheck-Flexikon. Hier werden beim Stichwort Tubulärer Transport die Resorptionsmechanismen von 14 Elektrolyten genauer beschrieben.
- ↑ Helmut Hinghofer-Szalkay: Internet:
 Eine Reise durch die Physiologie. Aufgenommen in das Verzeichnis der Life Science Teaching Resource Community.
Eine Reise durch die Physiologie. Aufgenommen in das Verzeichnis der Life Science Teaching Resource Community.
- ↑ Renate Lüllmann-Rauch, Esther Asan: Taschenlehrbuch Histologie. 5. Auflage. Georg Thieme Verlag, Stuttgart 2015, ISBN 978-3-13-129245-2, S. 12 und 13.
- ↑ Karl Schärer, Martin Konrad, Wolfgang Rascher, György Reusz, Otto Mehls: Hereditäre Tubulopathien. In: Karl Schärer, Otto Mehls (Hrsg.): Pädiatrische Nephrologie. Springer-Verlag, Berlin/Heidelberg 2002, ISBN 3-540-41912-8, S. 122.
- ↑ Peter Hansell et al.: Determinants of kidney oxygen consumption and their
relationship to tissue oxygen tension in diabetes and hypertension. In: Clin Exp Pharmacol Physiol.
Band 40, Nr. 2, 2013, S. 123–137,
doi:
 10.1111/1440-1681.12034.
10.1111/1440-1681.12034.
- ↑ Xuyan Liu et al.: Role of abnormal energy metabolism in the progression of
chronic kidney disease and drug intervention. In: RENAL FAILURE.
Band 44,
Nr. 1, 2022,
doi:
 10.1080/0886022X.2022.2072743.
10.1080/0886022X.2022.2072743.
- ↑ Siegfried Waldegger, Martin Konrad: Tubuläre Erkrankungen (Tubulopathien). In: Jörg Dötsch, Lutz T. Weber (Hrsg.): Nierenerkrankungen im Kindes- und Jugendalter. Springer-Verlag, Berlin 2017, ISBN 978-3-662-48788-4, S. 133.
- ↑ Hans Joachim Sarre: Nierenkrankheiten. 4. Auflage. Georg Thieme Verlag, Stuttgart 1976, ISBN 3-13-392804-X, S. 532 f.
- ↑ Arznei-Telegramm, 51. Jahrgang, Nummer 11/2020, 20. November 2020, S. 86.
- ↑ Claas Wesseler: Physiologie. Band 1, 3. Auflage, Medi-Learn, Marburg 2009, ISBN 978-3-938802-58-8, S. 32.
- ↑ Otto Spühler: Die interstitiellen Nephritiden und die Bedeutung Franz Volhards für deren Lehre. In: Hans Erhard Bock, Karl-Heinz Hildebrand, Hans Joachim Sarre (Hrsg.): Franz Volhard – Erinnerungen. Schattauer Verlag, Stuttgart 1982, ISBN 3-7845-0898-X, S. 169.
- ↑ Otto Mehls, Karl Schärer: Chronische Niereninsuffizienz. In: Karl Schärer, Otto Mehls (Hrsg.): Pädiatrische Nephrologie. Springer-Verlag, Berlin/Heidelberg 2002, ISBN 3-540-41912-8, S. 375.
- ↑ Pierre Cochat, Markus Daschner: Nephrotoxizität von Medikamenten. In: Karl Schärer, Otto Mehls (Hrsg.): Pädiatrische Nephrologie. Springer-Verlag, Berlin/Heidelberg 2002, ISBN 3-540-41912-8, S. 484.
- ↑ Christoph Machleidt, Ulrich Kuhlmann: Interstitielle Nephropathien. In: Ulrich Kuhlmann, Joachim Böhler, Friedrich C. Luft, Mark Dominik Alscher, Ulrich Kunzendorf (Hrsg.): Nephrologie. 6. Auflage. Georg Thieme Verlag, Stuttgart/ New York 2015, ISBN 978-3-13-700206-2, S. 512–515.
- ↑ Gerd Herold: Innere Medizin 1998. Selbstverlag, Köln 1998, S. 515.
- ↑ Gerd Herold: Innere Medizin 2023. Selbstverlag, Köln 2023, ISBN 978-3-9821166-2-4, S. 623.
- ↑ Gerd Herold: Innere Medizin 1981. Selbstverlag, Köln 1981, S. 300.
- ↑ Markus Daschner, Pierre Cochat: Pharmakotherapie bei Niereninsuffizienz. In: Karl Schärer, Otto Mehls (Hrsg.): Pädiatrische Nephrologie. Springer-Verlag, Berlin/Heidelberg 2002, ISBN 3-540-41912-8, S. 467.
- ↑ Horst Kremling: Über Schwangerschaft und Niere. Ein Rückblick. In: Würzburger medizinhistorische Mitteilungen 17, 1998, S. 275–282; hier: S. 275.


© biancahoegel.de
Datum der letzten Änderung: Jena, den: 02.05. 2026