
Gonorrhoe
| Klassifikation nach ICD-10 | ||
|---|---|---|
| A54.0 | Gonokokkeninfektion des unteren Urogenitaltraktes | |
| A54.1 | - mit Abszessbildung | |
| A54.2 | Gonokokkeninfektion sonstiger Urogenitalorgane | |
| A54.3 | Gonokokkeninfektion des Auges | |
| A54.4 | Gonokokkeninfektion des Muskel-Skelett-Systems | |
| A54.5 | Gonokokkenpharyngitis | |
| A54.6 | Gonokokkeninfektion des Anus und des Rektums | |
| A54.8 | sonstige Gonokokkeninfektion | |
|
| ||
Die Gonorrhoe (auch Gonorrhö, von altgr. γονόρροια gonόrrhoia, wörtlich "Samenfluss"), umgangssprachlich auch als Tripper (entlehnt aus dem niederländischen druipert, zu niederdeutschen drippen "in Tropfen herabfallen") bezeichnet, ist eine der häufigsten sexuell übertragbaren Erkrankungen.
Ausgelöst wird diese bakterielle Infektionskrankheit durch Gonokokken (Neisseria gonorrhoeae), aerobe (sauerstoffabhängige), gramnegative und unbewegliche Bakterien, die als so genannte Diplokokken paarweise auftreten.
Epidemiologie
Bei der Gonorrhoe handelt es sich um eine weltweit vorkommende, ausschließlich beim Menschen auftretende sexuell übertragbare Erkrankung. Mit steigender Zahl der Sexualpartner steigt, bei ungeschütztem Geschlechtsverkehr, auch die Wahrscheinlichkeit, sich zu infizieren. Die korrekte Benutzung eines Kondoms schützt vor einer Infektion. Die Krankheit kann von der erkrankten Mutter während der Geburt auf das Kind übertragen werden.
Bis zum Jahr 2000 war die Erkrankung in Deutschland meldepflichtig. Die Meldepflicht wurde aufgehoben mit Einführung des Infektionsschutzgesetzes, welches das Bundesseuchengesetz und Gesetz zur Bekämpfung der Geschlechtskrankheiten ablöste.
Die Erkrankungszahlen sind seit Ende der 1970er Jahre rückläufig, in den 1990er Jahren gingen die Trends in Europa jedoch auseinander. In der zweiten Hälfte der neunziger Jahre vermeldeten Belgien, Großbritannien und Frankreich eine Zunahme der Erkrankungen, in anderen Ländern blieb die Inzidenz dagegen gleich oder war rückläufig.
Weltweit stellt die Gonorrhoe ein großes gesundheitliches Problem dar. Nach Schätzungen der Weltgesundheitsorganisation liegt die Zahl der Neuerkrankungen jedes Jahr bei 60 Millionen, das ist ungefähr ein Prozent der Weltbevölkerung.
Deutschland
Es gibt in Deutschland etwa 11 bis 25 Erkrankte je 100.000 Einwohner beziehungsweise ungefähr 10.000 bis 20.000 Fälle pro Jahr. Im Jahr 2000 gab es 2.000 gemeldete Fälle. In Sachsen stieg die Zahl der Infektionen je 100.000 Einwohner von 6,8 im Jahr 2003 auf 14,3 im Jahr 2010 an. Das Robert-Koch-Institut schätzt eine Dunkelziffer nicht gemeldeter Fälle in den 1990er-Jahren von 85 Prozent.
Vereinigte Staaten
In den Vereinigten Staaten gab es im Jahr 2007 115,6 Erkrankte je 100.000 Einwohner. Im Vergleich zu 2004 (112,4 Erkrankte je 100.000 Einwohner) ist das ein leichter Anstieg, nachdem die Anzahl der Erkrankten in den Vereinigten Staaten zwischen 1997 und 2004 annähernd gleich geblieben war, und zwischen 1975 und 1997 auf Grund staatlicher Kontrollprogramme um 74 Prozent zurückgegangen war.
Pathogenese
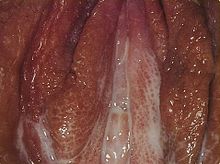
Die Bakterien heften sich an die Schleimhautzellen der Harnröhre beziehungsweise des Gebärmutterhalses an. Dazu dienen spezielle Pili, aus Proteinen bestehende fadenförmige Fortsätze an der Bakterienwand. Dabei spielt das Adhäsin Pillin eine große Rolle.
Manche Stämme regen die Schleimhautzellen dazu an, sie aufzunehmen (Phagozytose) und auf der anderen Lumen-abgewandten Seite wieder auszuwerfen. Dieser Prozess wird als Transzytose bezeichnet. Die Phagozytose wird durch so genannte Opa-Proteine (für opacity "Trübung"), da sie die Kolonien trübe erscheinen lassen, induziert.
Gonokokken werden von Granulozyten (Zellen des Immunsystems) phagozytiert und können daher vom Körper meist auch abgetötet werden. Nur ein Teil überlebt in den Zellen. Die Gewebeschädigung erfolgt durch Auslösen einer eitrigen Entzündung mit Komplementaktivierung und dadurch bedingter Zerstörung der befallenen Deckzellen. Dafür scheint vor allem das Lipopolysaccharid der Bakterienzellwand eine große Rolle zu spielen.
Klinisches Bild
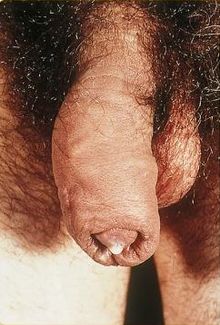
Die Inkubationszeit beträgt zumeist zwei bis drei Tage, mitunter können aber bis zu sieben Tage vergehen. Bei etwa fünf Prozent der Betroffenen treten trotz Infektion keinerlei Symptome auf. Diese asymptomatischen Infizierten haben selbst zwar keine Krankheitserscheinungen, können jedoch andere Personen anstecken. Beim Mann kommt es zur Harnröhrenentzündung (Urethritis) mit Juckreiz, eitrigem Ausfluss und Schmerzen beim Wasserlassen (Algurie). Vor Einführung von Antibiotika hielten die Symptome der Urethritis etwa acht Wochen an. Seltene Komplikationen sind Entzündungen der Nebenhoden (Epididymitis) und der Prostata (Prostatitis), als Folge kann sich Unfruchtbarkeit entwickeln. Bei Frauen lässt sich die Inkubationszeit nicht genau festlegen, die Symptome treten aber zumeist nach etwa zehn Tagen auf. Hier kann zusätzlich eine Entzündung des Gebärmutterhalses mit eitrigem Ausfluss (mukopurulente Cervicitis) hinzukommen. Entzündungen der Vaginalschleimhaut treten nur in sehr seltenen Fällen auf, ebenso Entzündungen der Bartholinschen Drüsen. Befallene Gebärmutterschleimhaut und die Eileiter können verkleben, was zur Sterilität führen kann. Im schlimmsten Fall kann sich die Gonokokkeninfektion auf das Bauchfell ausbreiten.
Die Gonokokken können auch durch Oral- oder Analverkehr über die Rachen- oder Mastdarmschleimhaut übertragen werden. Eine Übertragung vom Rachen zu anderen Sexualkontakten ist selten.
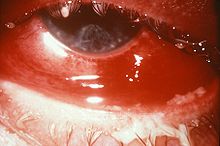
Eine Gonokokkeninfektion der Augen (Okulare Gonorrhea) wird bei Erwachsenen zumeist durch Selbstinokulation, also durch Reiben der Augen nach dem Berühren infizierter Genitalien verursacht. Die Infektion kann schwerwiegend verlaufen, aber auch milde und asymptomatische Verläufe sind möglich. Symptome sind stark geschwollene Augenlider, starke Hyperämie (erhöhte Durchblutung) und starke Eiterbildung. Lytische Enzyme von infiltrierenden Granulozyten der Immunantwort können gelegentlich Geschwürbildung an der Cornea verursachen, in ernsten Fällen sogar Perforationen. Hier ist eine schnellstmögliche Diagnose und Behandlung erforderlich.
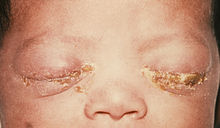
Gonokokkeninfektionen während der Schwangerschaft können ernsthafte Komplikationen für den Fötus haben. Im ersten Trimester können Entzündungen von Bauchfell und Eileiter den Verlust des Fötus zur Folge haben, im zweiten und dritten Trimester sind aufsteigende Infektionen eher selten, da ein Schleimpfropf die Gebärmutter verschließt. Die häufigste Art der Erkrankung bei Neugeborenen nach einer Ansteckung von der Mutter ist eine Infektion der Augen, die so genannte Gonoblennorrhoe (auch Ophthalmia neonatorum), resultierend aus dem Kontakt mit Krankheitserregern in den Sekreten der Gebärmutter. Blindheit kann die Folge sein. Um dies zu vermeiden, wird direkt nach der Geburt die so genannte Credé-Prophylaxe durchgeführt, bei der Augentropfen verabreicht werden, die eine antibakterielle Wirkung haben. Andere, seltenere Manifestationen bei Neugeborenen sind Entzündungen der Schleimhäute in Nase, Vagina und After, und sind häufig asymptomatisch.
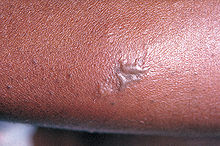
In seltenen Fällen können die Gonokokken über den Blutkreislauf im ganzen Körper verteilt werden (Bakteriämie). Daraufhin kommt es zu Infektionen der Haut, die sich als hämorrhagische Pusteln zeigen. Weiterhin kann es zur Infektion von Gelenken (purulenter Arthritis) kommen. Diese tritt vor allem in den Gelenken der Extremitäten auf und äußert sich durch Schmerzen in mehreren Gelenken (Polyarthralgie) und Eiterbildung. Eine körperweite Gonokokken-Sepsis stellt ein schweres und lebensbedrohliches Krankheitsbild dar.
Andere, seit Einführung von Antibiotika aber selten gewordene Komplikationen sind Entzündungen der Hirnhäute (Meningitis) und des Herzens (Endokarditis).
Extragenitale Formen
Auch bei Ärzten wenig bekannt sind Gonorrhoe-Infektionen fernab der Geschlechtsorgane. Nach Angaben des Robert-Koch-Instituts sind diese jedoch möglicherweise sogar häufiger als die genitalen Formen. Recht häufig ist eine Infektion im Bereich des Afters und des Rachens. Da Infektionen des Afters nur gelegentlich Beschwerden verursachen, Infektionen des Rachens fast nie, bleiben diese Infektionen meist unentdeckt. Daher empfehlen verschiedene Fachgesellschaften ein gezieltes Screening durch Abstrichuntersuchungen der Rachen-, After- und Harnröhrenschleimhaut, da nur so derartige Infektionen einigermaßen zuverlässig erkannt werden können. Symptomlose Infektionen heilen nach einigen Wochen meistens von selbst komplikationslos aus, stellen bis dahin aber ein Infektionsrisiko dar.
Diagnostik
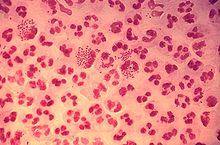
Aus dem Harnröhrensekret oder dem Sekret des Gebärmutterhalses kann ein Abstrich entnommen werden und der Erreger mikroskopisch mit Hilfe der Gram-Färbung oder in der Kultur nachgewiesen werden. Während dieser Nachweis bei symptomatischen Männern sehr genau ist, ist er bei Cervicitis nur in etwa 50 % der Fälle positiv. Ein anderes Verfahren ist der Nachweis von für Neisseria gonorrhoeae spezifischen Nukleinsäuren. Die Sensitivität dieses Tests ist vergleichbar mit derjenigen herkömmlicher Kulturen, er ist aber preiswerter.
Bei angelegten Kulturen wird üblicherweise gleichzeitig ein Antibiogramm zur Überprüfung auf eventuelle Resistenz gegen Antibiotika angelegt.
Therapie

Es ist eine antibiotische Behandlung notwendig. Während ursprünglich Penicillin als Behandlung ausreichend war, wurde später auf Grund der zunehmenden Resistenzentwicklung der Gonokokken die Gabe anderer Antibiotika, beispielsweise Cephalosporine oder Gyrasehemmer (hier besonders Fluorchinolone) empfohlen. Doch auch gegen die Fluorchinolone wird eine zunehmende Resistenz verzeichnet. So empfiehlt das Robert-Koch-Institut nur noch Cephalosporine der Gruppe 3 in hoher Dosis, zum Beispiel Cefixim. In Japan wurde im Mai 2011 erstmals ein Stamm beschrieben, der gegen alle Cephalosporine Resistenzen entwickelt hat. Inzwischen sind resistente Stämme auch in Australien, Frankreich, Norwegen, Schweden und Kanada aufgetaucht. Die WHO warnt, dass es in absehbarer Zeit für Millionen Infizierte keine Heilung mehr geben könne.
Bei einer komplizierten Gonorrhoe werden die gleichen Antibiotika über einen längeren Zeitraum (sieben Tage bis einen Monat) angewendet. Neugeborenen-Infektionen können durch Vorsorgeuntersuchungen bei Schwangeren heute weitestgehend vermieden werden.
Da Gonorrhoe häufig von einer allgemeinen Chlamydieninfektion begleitet wird, werden zu deren Bekämpfung manchmal noch eine Woche lang zusätzlich andere Antibiotika, so genannte orale Tetracycline, gegeben.
Wichtig ist auch die Behandlung der Sexualpartner, da es sonst zu einer immer wiederkehrenden wechselseitigen Ansteckung kommen kann (Ping-Pong-Effekt).
Neugeborenenprophylaxe
Bei der so genannten Credé-Prophylaxe wurde Säuglingen unmittelbar nach der Geburt früher Silbernitrat-, heute meist Tetrazyklin- oder Erythromycin-haltige Augentropfen in den Konjunktivalsack eingeträufelt, um einer Neugeborenenblennorrhoe bei mütterlicher Gonokokken-Infektion vorzubeugen.
Geschichtliche Aspekte
Eine sehr frühe Beschreibung der Gonorrhoe mit Hinweisen zur Behandlung findet sich in den Schriften des Aretaios, eines griechischen Arztes der hippokratischen Schule.
1867 konnte erstmals durch den französischen Arzt Philippe Ricord der Nachweis erbracht werden, dass es sich bei Gonorrhoe um eine eigenständige, von der Syphiliszu unterscheidende Krankheit handelt. Bis zu dem Zeitpunkt wurden beide Erkrankungen als morbus venereus zusammengefasst. Albert Neisser entdeckte im Jahre 1879 erstmals die Gonokokken im Urethralabstrich eines Patienten, aus diesem Grunde wurde die gesamte Gruppe der Neisseria nach ihm benannt. Carl Siegmund Franz Credé führte 1881 die nach ihm benannte Prophylaxe ein. Ernst Bumm gelang 1885 erstmals die Anzucht von Gonokokken.
In den Vereinigten Staaten war Gonorrhoe — ebenso wie andere sexuell übertragbare Krankheiten — in den 1970er-Jahren besonders unter männlichen Homosexuellen außerordentlich stark verbreitet. Die Schwulenrechtsorganisationen, die in dieser Zeit in großer Zahl entstanden, beklagten die Versäumnisse der Gesundheitsbehörden, die keinerlei Aufklärung darüber leisteten, dass Gonorrhoe auch durch Oral- und Analverkehr übertragen werden konnte. Diese Sexualpraktiken waren damals in den meisten amerikanischen Bundesstaaten strafbar. Auch Ärzte waren in der Regel nicht in der Lage, orale und rektale Formen von Gonorrhoe zu diagnostizieren, da die Patienten aus Furcht vor Strafverfolgung weder über ihre sexuellen Gewohnheiten noch über ihre Beschwerden sprachen. In vielen amerikanischen Städten richteten homosexuelle Organisationen daher eigene Kliniken ein.

Basierend auf einem Artikel in Wikipedia.de

© biancahoegel.de
Datum der letzten Änderung: Jena, den: 14.09. 2024